Wie bereits viele weitere Studien klar gezeigt haben, spielt die hormonelle Situation im Körper eine deutliche Rolle auch bei Veränderungen rund um den Mund, also bei Kieferknochen, Zahnfleisch, Zähnen und Muskulatur. Naheliegend ist es daher, dass sich eine Münchner Wissenschaftlerin intensiver mit dem Aspekt der Menstruationszyklen befasst und kürzlich eine entsprechende Studie mit rund 120 Probandinnen gestartet hat. Voraussichtlich im Herbst sollen erste Ergebnisse vorliegen. Diese werden als relevant erwartet für die zahnmedizinische Praxis hinsichtlich spezifischer Präventionsmaßnahmen bei weiblichen Patienten. Die hormonelle Situation, beispielsweise viel bestätigt im Zusammenhang mit Schwangerschaft, beeinflusst über entsprechende Marker deutlich die Risiken einer Zahnfleisch- oder Zahnbettentzündung, die Neigung zu Blutungen verändert sich und führt zu offenen Stellen im Blutkreislauf. Auch die Zusammensetzung des Speichels und seine Fließfähigkeit werden beeinflusst. Vieles geht dabei zurück auf Veränderungen in der Immunreaktion durch unterschiedliche Östrogenspiegel. Die Wissenschaftlerin berichtete beispielsweise, dass sie in ihrer zahnärztlichen klinischen Tätigkeit in der Parodontologie bei eigentlich mundgesunden Frauen immer wieder Zahnfleischentzündungen gesehen hatte, die klar mit dem Zyklus der Frauen in zeitlichem Zusammenhang standen. Wie eng die Verbindung zwischen dem Hormonstatus und dem Mundgesundheitsstatus ist, sei auch an den bekannten Zusammenhängen zwischen dem postmenopausalen Östrogenabfall und vielfältigen Mundproblemen von Mundtrockenheit, erhöhtem Parodontitis-Risiko und dem „brennenden Mund“-Syndrom ablesbar.
Zahnimplantate: auch bei „Nichtanlage“?
In der Regel kommen Zahnimplantate zum Einsatz, wenn ein natürlicher Zahn ausgefallen ist und ein Zahnersatz die Lücke füllen soll. Nun hat sich die Wissenschaft auch den Fall vorgenommen, dass ein Zahn deshalb fehlt, weil er gar nicht erst angelegt ist. Wie Studien zu Nichtanlagen zeigen, nehmen solche Fälle zu – als Grund werden Änderungen des Ernährungsverhaltens und genetische Faktoren vermutet. Da sich die biologischen Voraussetzungen im Mund unterscheiden bei Nichtanlagen und solchen Zahnlücken, die durch das Ausfallen eines Zahnes entstanden sind, wurde seitens der federführenden wissenschaftlichen Deutschen Gesellschaft für Implantologie (DGI) und der Dachgesellschaft Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK) in die Aktualisierung der Leitlinie zu Implantatversorgungen nun auch „Zahnnichtanlagen und Syndrome“ mit aufgenommen, wobei sich die Nichtanlagen auf einzelne Zähne beziehen. Neben der Empfehlung, in besonderen Fällen auch eine genetische Untersuchung vorzunehmen, stand der beste Implantationszeitpunkt im Zentrum der Leitlinie. Hierbei geht es vor allem um den Wachstumsprozess der jungen Patienten mit Nichtanlagen der bleibenden Zähne: Solange das Kieferwachstum noch aktiv ist, soll abgewartet werden, bis das Risiko einer sogenannten Infraokklusion ausgeschlossen werden kann – das bedeutet: Der neu eingesetzte Ersatz-Zahn muss in der natürlichen Kau- und Okklusionsebene der anderen Zähne stehen. Mit dem Abwarten soll vermieden werden, dass ein zu früh implantierter Zahnersatz durch den noch laufenden Wachstumsprozess später in einer anderen Ebene steht als seine Nachbarn und den gegenüberliegenden Zahn, mit dem er „zusammenarbeitet“, nicht erreicht.
Zahnstellungskorrektur: Mundhygiene-Aspekte
Bei der Studie einer chinesischen Forschergruppe stand nicht im Vordergrund, ob feste Zahnspangen oder Aligner („Zahnschienen“) die Zahn- bzw. Kieferfehlstellung nachhaltiger regulieren, sondern die Frage, bei welchem Verfahren die Mundhygiene besser oder schlechter ist. Schließlich nützt es wenig, wenn die Fehlstellung korrigiert, der Zahn aber nicht mehr gesund ist. Untersucht haben die Wissenschaftler eine eher kleine Gruppe, nur 24 Teilnehmer – aber die Untersuchung war „randomisiert“ angelegt, also so, dass eine geplante Zuordnung zu spezifischen Gruppen mit vorgegebenen Hygienemaßnahmen entstehen konnte. Ein solches Vorgehen sorgt für eindeutigere Ergebnisse. Und diese zeigten, dass es tatsächlich einen Unterschied für die Zahngesundheit macht, ob feste Zahnspangen für die Behandlung genutzt werden oder herausnehmbare Behandlungsschienen. Die Teilnehmer mit festsitzenden Apparaturen zeigten zum Test-Ende nach 6 Monaten mehr Zahnbelag als diejenigen der Vergleichsgruppe mit den herausnehmbaren Geräten – und sie hatten mehr Zahnfleisch-Entzündungen. Das führen die Forscher nicht zuletzt darauf zurück, dass die „Zahnspangen“-Träger im Biofilm im Mund mehr entzündungserregende Bakteriengattungen hatten als die Aligner-Nutzer. Je nachdem, welche Apparatur man nutzt, wird das natürliche bakterielle Umfeld mehr oder weniger belastet und aus dem Lot gebracht. Zwar müssen die Ergebnisse noch im Rahmen einer größer angelegten Studie vertiefend überprüft werden, dennoch, so die Wissenschaftler, zeige sich schon bei der kleinen Stichprobe, dass hinsichtlich der Mundhygiene bei „Zahnspangen“-Trägern noch mehr Gewicht auf eine sehr sorgfältige Mundhygiene gelegt werden muss.
Altersarmut und Zahnbehandlung: US-Erfahrungen
Ausgangspunkt einer aktuellen Studie einer US-Forschergruppe an über 88.000 Patientenfällen ist der Umstand, dass Patientinnen und Patienten in den USA für zahn/ärztliche Behandlungen meist selbst aufkommen müssen. Deutlich weniger als ein Drittel der Bevölkerung hat beispielsweise eine Krankenversicherung für Zahnbehandlungen. Die Frage war: Was bedeutet das für die Gesundheit insgesamt? Ergebnis: Wer als älterer Mensch notwendige zahnmedizinische Behandlungen nicht wahrnimmt, weil er sie nicht bezahlen kann, hat ein deutlich erhöhtes Risiko für Herzinfarkt oder Schlaganfall, für Demenz oder Herzinsuffizienz. Ein nicht unbedeutender Anteil dieser teilweise lebensbedrohlichen Erkrankungen könnte in den USA, dem Studien-Fokus, verhindert werden, wenn die finanzielle Belastung den Betroffenen den Zugang zur Versorgung nicht versperren würde. Zwar sind auch gesellschaftliche Umstände und persönliche Verhaltensweisen bei den Patientenfällen berücksichtigt, dennoch hat sich der Faktor „nicht erfolgte notwendige Zahnbehandlung“ als gewichtiges Thema herausgestellt. Es sei bei der Analyse der Daten aufgefallen, dass manche Patienten sich eher einen Zahn ziehen ließen, was erstattet wird, als eine zahn- und gesundheitserhaltende Behandlung als Selbstzahler zu beginnen. Dabei zeige eine große Menge an gut belegten Studien, dass mit jedem verloren gegangenen Zahn im höheren Alter das Risiko für eine Vielzahl an Erkrankungen steigt. Selbst in den USA hat man dies bereits verstanden: In einzelnen Bundesländern ist das Angebot der zahnärztlichen Versorgung mittlerweile erweitert worden. Die Menschen dort haben mehr zahnärztliche Behandlungen erhalten – und das Risiko, eine der genannten bedrohlichen Erkrankungen zu erleiden, konnte deutlich gesenkt werden.
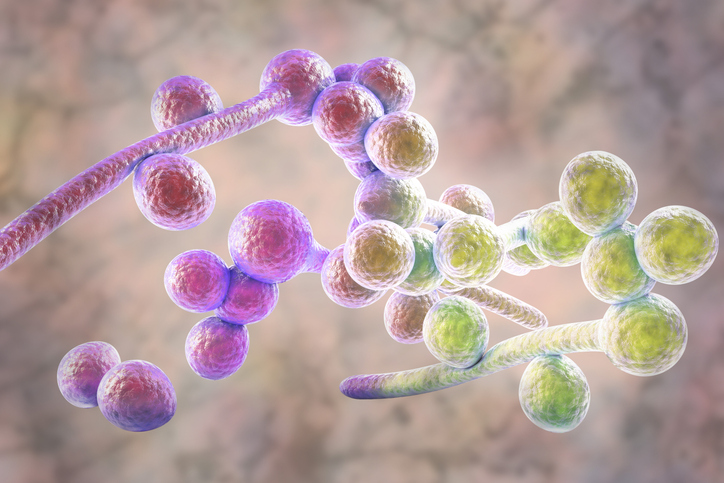
Mundpilz: Was hält ihn in Schach?
Das sogenannte Mikrobiom ist einer der wichtigsten Bestandteile der Mundhöhle: Die Gemeinschaft aus Bakterienfamilien, Viren und Pilzen sorgt für den gesunden Ablauf der ersten Stufe der Verdauung, steuert das Immunsystem, den Stoffwechsel und die Aufnahme von Vitaminen und sorgt für eine kraftvolle Infektionsabwehr. Jedenfalls, wenn sie gut funktioniert und alle Beteiligten in einem ausgewogenen Gleichgewicht im System agieren. Nicht nur Bakterien, von denen meist die Rede ist bei Störungen im Mikrobiom, sondern auch die dort beteiligten Pilz-Familien können, wenn sie aus dem Lot geraten, zu Erkrankungen führen. Zu den bekannten Pilzgruppen gehört der Hefepilz Candida albicans, der unter anderem als Auslöser von Soor gilt, weißen, oft schmerzhaften Belägen auf Zunge und an der Mundschleimhaut. Riskant ist er besonders, wenn er in Blutgefäße eindringt und an vielen Stellen im Körper für Infektionen sorgt. Menschen mit schwachem oder durch Medikamente bewusst geschwächtem Immunsystem, beispielsweise im Rahmen einer Krebs-Therapie, sind hier besonders gefährdet. Kein Wunder also, wenn sich die Wissenschaft mit der Frage befasst, wie man den Pilz am besten in Schach halten kann. Schweizer Wissenschaftler sind hier einen Schritt weitergekommen. Sie stellten fest, dass sowohl das Immunsystem als auch die Zellstrukturen der Hautoberfläche mit der Pilz-Familie interagieren. Der Pilz schädigt ein bisschen mit seinem speziellen Giftstoff die Hautoberseite, aber nur so viel, wie er braucht, um sich dort einzunisten und zu überleben. Solange das in natürlicher Menge passiert, bleibt das Gleichgewicht im Mund stabil. Wird zuviel Gift produziert und das Zellsystem der Haut deutlich verletzt, greift das Immunsystem mit Abwehr ein und führt entsprechend zu einer Entzündung. Die Mechanismen zu kennen ist besonders für Menschen mit Immuntherapien relevant, die Studiengruppe erhielt für ihre wichtige Arbeit eine hohe wissenschaftliche Auszeichnung im vergangenen Dezember.
Mundgesundheit: Wie geht es alten Menschen?
Immerhin über 24.000 Menschen, durchschnittlich hohe 78 Jahre alt, haben japanische Forscher untersucht und dabei rund 13 Kernfragen rund um die Mundgesundheit geprüft. Ziel war zu erkunden, welche Störungen in Funktion und Gewebegesundheit am ehesten zu Pflegebedürftigkeit und auch zum Tod beitragen. Bei den untersuchten Aspekten ging es beispielsweise um die Anzahl fehlender natürlicher Zähne und Probleme mit dem Zahnersatz, um trockenen Mund, Karies und Veränderungen und Empfindlichkeiten der Mundschleimhaut. Fast alle diese Kernfragen betrafen Mundfunktionen, die mit der Allgemeingesundheit auf direkte oder indirekte Weise korrespondieren. Im Ergebnis erwies sich die Kaufähigkeit als mit deutlichem Abstand als wichtigste Mundfunktion hinsichtlich der Zielstellung der Studie. Die untersuchten Personen mit besonders schlechter Kaufähigkeit hatten ein um rund 23 Prozent erhöhtes Risiko für Pflegebedürftigkeit und ein um über 15 Prozent erhöhtes Sterbe-Risiko im Verhältnis zur Vergleichsgruppe. Gut kauen zu können trainiert nicht nur eine Vielzahl an Muskeln rund um Gesicht und Kopf, sondern liefert dem Körper auch gut aufbereitete Nahrung, um fitter und gesünder zu bleiben. Eine zu geringe Anzahl an Zähnen, eine schlecht sitzende Prothese oder Schmerzen beim Essen reduzieren demnach nicht nur die Kaufähigkeit, sondern Gesundheit und Kraft des gesamten Körpers. Es geht beim Kauen also um weit mehr als das Zerkleinern der Nahrung.
Parodontitis: Diabetes und Gewicht als Risikofaktoren
Diabetes ist weit verbreitet. Übergewicht ist weit verbreitet. Und Parodontitis ist ebenfalls weit verbreitet. Dass alle drei Erkrankungen so vielzählig in der Bevölkerung vorkommen, hat auch damit zu tun, dass sie letztlich oft gemeinsam auftreten: Übergewicht beeinflusst über den Hormonweg den Stoffwechsel und stört die gesunde Balance der Zuckerwerte. Erhöhte Zuckerwerte wiederum führen zu einem Diabetes-Typ 2. Beides wiederum beeinflusst das Immunsystem und hier besonders die Regulierung der Entzündungsbekämpfung im Mund. Die Parodontitis entfaltet sich mit dieser Unterstützung weiter – und führt ihrerseits zur Verstärkung von Diabetes und Übergewicht durch Entsendung infizierten Blutes in den Körper. Eine aktuelle Studie ägyptischer Wissenschaftler zeigt, dass sich bei ungesund steigenden Zuckerwerten auch die entzündete Fläche im Mund vergrößert. Ähnlich zeigten sich die Zusammenhänge bei Adipositas: Je höher die Stoffwechselbelastung durch das Körpergewicht, desto großflächiger die Entzündung im Mund. Wenn zu allen diesen belastenden Faktoren noch mangelhafte Mundhygiene und Rauchen dazu kommen, nimmt die Entzündungsdimension noch weiter zu. Die Wissenschaftler betonen allerdings, dass ihre lokale Beobachtungsstudie keine allgemeingültigen Aussagen zulasse – aber die Ergebnisse doch darauf hindeuteten, dass mit diesem Ansatz noch intensiver nach direkten kausalen Verbindungen gesucht werden müsse, um passgenaue Empfehlungen für Prävention und Therapie zu entwickeln.
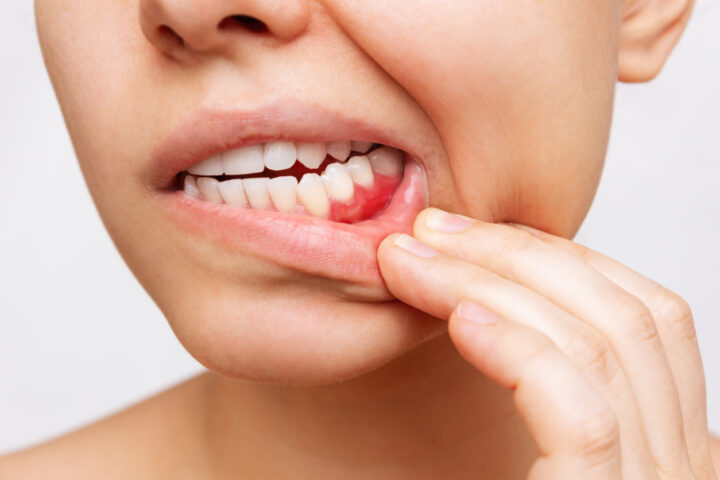
Schlafmangel: Zahnfleisch leidet
Guter Schlaf ist eine in der Praxis oft zu selten genutzte Gesundheitsschutz-Maßnahme: Zwar weiß vermutlich jeder, dass guter Schlaf wichtig ist für einen wachen Geist, für Energie und ein zuverlässiges Immunsystem, aber allzu häufig wird an der Schlafzeit geknapst, wie Studien zeigen, weil andere Angebote interessanter oder wichtiger erscheinen. Während man seinen Energiemangel oft noch beiseite wischen oder übertünchen kann, ist das bei Mundentzündungen nicht mehr so einfach. Viele Studien, so berichtet ein zahnmedizinisches Journal, haben bereits Zusammenhänge von anhaltendem Schlafmangel und Zahnfleisch- sowie Zahnbett-Entzündungen dargestellt. Was genau da im Körper passiert, hat nun eine US-amerikanische Forschergruppe herausgefunden, die sich weniger mit dem örtlichen Mikrobiom, der Keime-Gemeinschaft, befasst hat – sondern mit dem Gehirn. Ein spezifischer Rezeptor, den die Hirnforschung bereits aus der Schmerzwissenschaft kennt, erwies sich als Botschafter zum Mundraum: Vereinfacht gesagt, aktivierte der Schlafmangel spezielle Nervenzellen, diese wiederum andere, die ihrerseits mit dem Immunsystem im Austausch sind und an der erkrankten Stelle im Mund die entzündlichen Signale verstärken. Antientzündliche Prozesse werden dadurch reduziert, Entzündungen forciert. Wie sagte der Autor im Bericht in dem Fachjournal so trefflich: Das Zahnfleisch hat einen äußerst aktiven Draht ins Gehirn. Ob gute oder schlechte Botschaften durch den Draht gehen, entscheidet auch der Schlaf.
Vom Randthema zum Fokus: Nachhaltigkeit
Es hat in der Zahnmedizin etwas länger gedauert als in manchen anderen Arbeitsfeldern, bis sich Umweltschutz und Nachhaltigkeit als Entscheidungsfaktoren im Management ihren Platz erobert haben. Das hat auch rechtliche Gründe: In der Zahnarztpraxis ist jeder einzelne Bereich mit umfangreichen Hygiene- und Sicherheitsvorschriften eingekapselt, was Veränderungen erst einmal schier unmöglich erscheinen lässt. Wegwerfprodukte wie Plastikbecher zum Mundspülen beispielsweise sind hinsichtlich der Hygienevorschriften erheblich einfacher zu handhaben als wiederverwendbare Produkte. Trotzdem hat die Entwicklung zu mehr Nachhaltigkeit inzwischen Fuß gefasst und weitet sich aus, wie kürzlich ein Fachartikel in einer großen Zahnärzte-Zeitschrift zeigt. Initiativen wie „Die grüne Praxis“ tragen dazu bei, passende Maßnahmen zu entwickeln und sie, im Fall technischer Produkte oder Verbrauchsartikel, zu realisieren. Nachhaltigkeit fängt bei Stellplätzen für Fahrräder an, geht weiter in den Bereich Lieferketten und hört bei Spuckschutz-„Lätzchen“ nicht auf. Um sinnvoll zu sein, müssen die Folgeschritte einer Veränderung mit bedacht werden: Was bedeutet es unter nachhaltigen Gesichtspunkten, wenn das „Lätzchen“ nicht mehr aus Wegwerf-Papier, sondern aus einem kleinen Handtuch besteht, das vor Wiedereinsatz am Patienten einige Hygiene-Anforderungen beim Waschen stellt? Hersteller von Praxisartikeln aller Art bieten durch innovative neue Entwicklungen immer mehr Produkte, die sowohl den rechtlichen Anforderungen als auch dem Wunsch nach Nachhaltigkeit entsprechen. In gut einem Jahr findet in Köln die nächste weltweit größte Dentalmesse statt – es wird erwartet, dass sich „mehr Nachhaltigkeit“ an immer mehr Aussteller-Ständen zeigen wird.
Entzündliche Darmerkrankungen: Risiko für Parodontitis
Ehe die Wissenschaft kausale, also ursächliche direkte Verbindungen zwischen zwei Ereignissen anerkennt, müssen entsprechende Daten mehrfach bestätigt sein. Und selbst dann fehlt es oft noch an der Antwort auf die Frage: warum ist das so? Ein Beispiel ist das Thema Zusammenhang von chronisch-entzündlichen Darmerkrankungen und Parodontitis, der bakteriell verursachten Zahnbett-Entzündung. Eine internationale Forschergruppe hat die relevantesten Studien aus den zurückliegenden über 50 Jahren verglichen und festgestellt: Die Erwartung der Wissenschaftler, dass es einen Zusammenhang gibt, hat sich klar bestätigt. Ein noch höheres Risiko für die Entwicklung einer Parodontitis hatten die Patienten der Untergruppen mit Morbus Crohn und Colitis ulcerosa. Damit ist die Bestätigung des Zusammenhangs klar belegt. Nun will sich die Wissenschaft der Frage nach dem „Warum“ zuwenden. Auch hier gibt es bereits Erkenntnisse, die auf eine breite Bestätigung warten: Beide Bereiche sind Schleimhaut-Regionen im Körper – und Teil des Verdauungssystems. Beide Erkrankungen sind chronische Entzündungen mit Auswirkungen auf die Allgemeingesundheit. Entzündungen des Darmes schwächen das Immunsystem: Das Zahnfleisch und das Zahnbett können sich schlechter gegen die krank machenden Bakterien wehren. Umgekehrt ist die Keimabwehr im Darm geschwächt durch die veränderte Zusammensetzung der Bakterienfamilien – und damit empfänglicher für Parodontitis-Keime, die aus dem Mund kommen. Ein Teufelskreis also, der durch Behandlung der Parodontitis und Gesunderhaltung der Mikrobiologie im Mund aufgebrochen werden und die Behandlung der chronischen Darminfektion erleichtern kann. Soweit das bisherige Verständnis der Zusammenhänge. Ob diese Vermutungen auch dem Anspruch generell gültiger wissenschaftlicher Erkenntnisse entsprechen, soll in weiteren Studien geprüft und mit Fakten untermauert werden.